Arch Orthop Trauma Surg:一种以治疗为导向的分类方法,膝关节翻修置换术中的骨缺损
时间:2025-04-06 12:09:17 热度:37.1℃ 作者:网络
全膝关节置换术(TKA)是欧洲第二常见的关节置换手术,且手术数量持续上升。由于人口老龄化导致预期寿命增加,以及年轻患者接受关节置换术的数量增多,翻修率预计也会上升。在临床实践中,甚至再次翻修手术也并不少见,这类手术面临着越来越复杂的骨量丢失和韧带功能障碍的病例情况。

最近,同一研究团队成功推出了一种创新的髋关节骨缺损分类系统,包括髋臼缺损分类(ADC)和股骨缺损分类(FDC)。在本文中,将介绍一种类似的针对膝关节骨和韧带缺损的分类系统。 正确重建关节线、获得足够的初始稳定性,以及根据韧带功能障碍对假体部件进行适当的限制,是膝关节翻修置换术成功的主要支柱。其目标是实现完全负重以及足够的活动范围,以使患者能够正常活动。在大多数情况下,功能预后和无翻修生存率都不如初次膝关节置换术。MorganJones 等人提出的分区固定原则描述了股骨和胫骨的三个解剖区域,这些区域可用于支撑植入物。通过不同的部件,可以在骨骺、干骺端和骨干水平实现假体部件的固定。在这些解剖区域的骨量丢失可能会妨碍稳定固定,并且给膝关节翻修全膝关节置换术(rTKA)的外科医生带来巨大挑战。
现代翻修关节置换系统包含了多种不同的部件,以辅助实现初始稳定固定和长期骨整合。这些部件包括模块化柄、增高块、干骺端套管、锥形垫块等等。由于这一实践领域的复杂性,详细的术前规划和可靠的缺损识别至关重要。 在膝关节翻修全膝关节置换术的临床发展过程中,已经推出了 16 种分类系统,以辅助术前和术中的决策过程,并围绕常见的缺损形态展开专门的科学讨论。有些分类系统侧重于骨缺损的形态,而另一些则基于对缺损大小的定量评估。最常用的分类系统是 1997 年由 Engh 等人提出的 AORI(安德森骨科研究所)分类系统。虽然它根据大小、位置和软组织受累情况提供了详细的缺损描述,但它没有包括骨干部分,也没有给出全面的治疗算法。由于侧重于形态学缺损定义,评估者之间的可靠性并不令人满意。
最近,Scuderi 和 Mont 团队提出了一种新的分类系统,特别关注由于带柄全膝关节置换术翻修导致的干骺端和骨干骨量丢失。然而,他们忽略了韧带功能,并且只适用于膝关节翻修全膝关节置换术的特定亚组患者,因此没有提供一种全面的方法。表 1 对现有的分类系统与膝关节缺损分类(KDC)进行了对比概述。据作者所知,目前没有一个分类系统能够将所有三个区域(骨骺、干骺端和骨干)以及韧带功能评估与清晰的治疗算法相结合。 本文的目的是提供一种直观的分类系统,用于膝关节骨和韧带缺损的术前和术中评估,该系统基于最先进的治疗选择。可靠性将通过比较术中发现与术前分级来评估。为了考虑可重复性,将评估评估者间和评估者内的一致性。 四个主要类别(1–4)分别确定了在股骨和胫骨上遇到的缺损的位置和程度。额外的子类别(A-C)描述了韧带结构的受损情况。 我们假设膝关节缺损分类(KDC)是一个可靠且可重复的分类系统。它提供了可靠的术前缺损估计,可应用于规划过程。根据当前文献和专家意见,提供了一种治疗算法,以帮助选择植入物和进行额外的干预措施。所提出的膝关节缺损分类(KDC)与最近推出的髋臼缺损分类(ADC)和股骨缺损分类(FDC)相结合,进一步完善了针对复杂的翻修关节置换领域的一个完整且在教学上相似的分类系统。
材料与方法:通过比较 218 名患者的术中发现与术前分级来评估可靠性。为了考虑可重复性,评估了评估者间和评估者内的一致性。
已建立的膝关节缺陷分类系统与KDC的比较
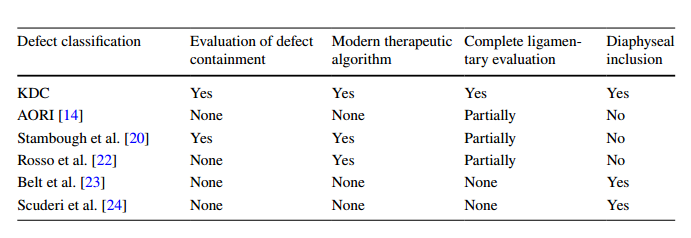
显示膝关节缺陷分类(KDC)的1型缺陷。1型的特征是股骨和胫骨骨骺骨的孤立缺陷。左图为3D斜视图,右图为正视图
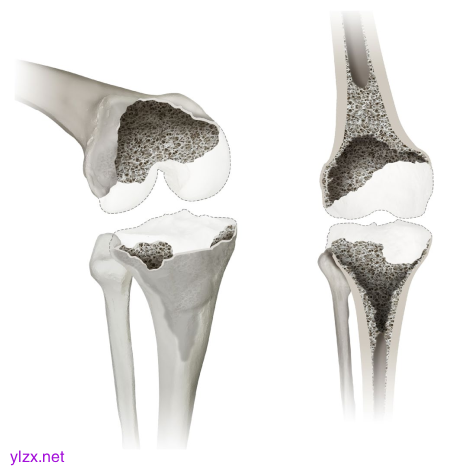
在3D斜视图(左)和正视图(右)中显示膝关节缺陷分类(KDC)的3型缺陷。虽然3型缺陷仍然存在松质骨耗竭,但与2型中的包含缺陷相比,干骺端的皮质缺陷被认为是不受控制的(超过周长的50%)
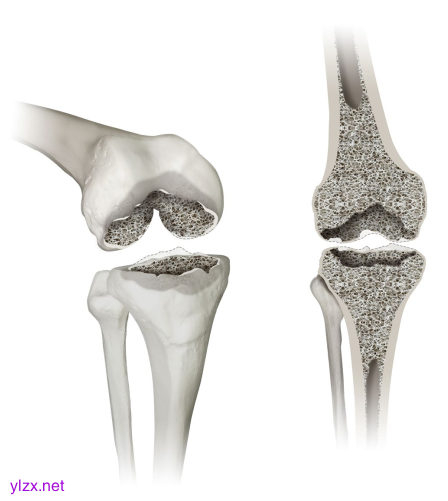
显示膝关节缺陷分类(KDC)的2型缺陷。在2型缺陷中,外科医生会遇到干骺端松质骨耗竭和/或干骺皮质骨(小于周长的50%)的固有缺陷,这在3D斜视图(左)和正视图(右)中显示
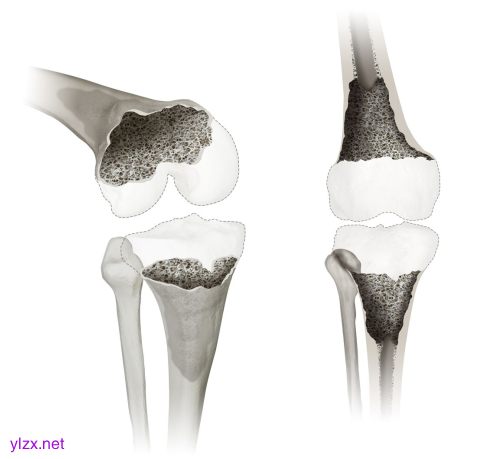
显示膝关节缺陷分类(KDC)的4型缺陷。类型4描述了该分类中影响股骨和/或胫骨骨干的最严重的骨丢失。提供了3D斜视图(左)和正视图(右)
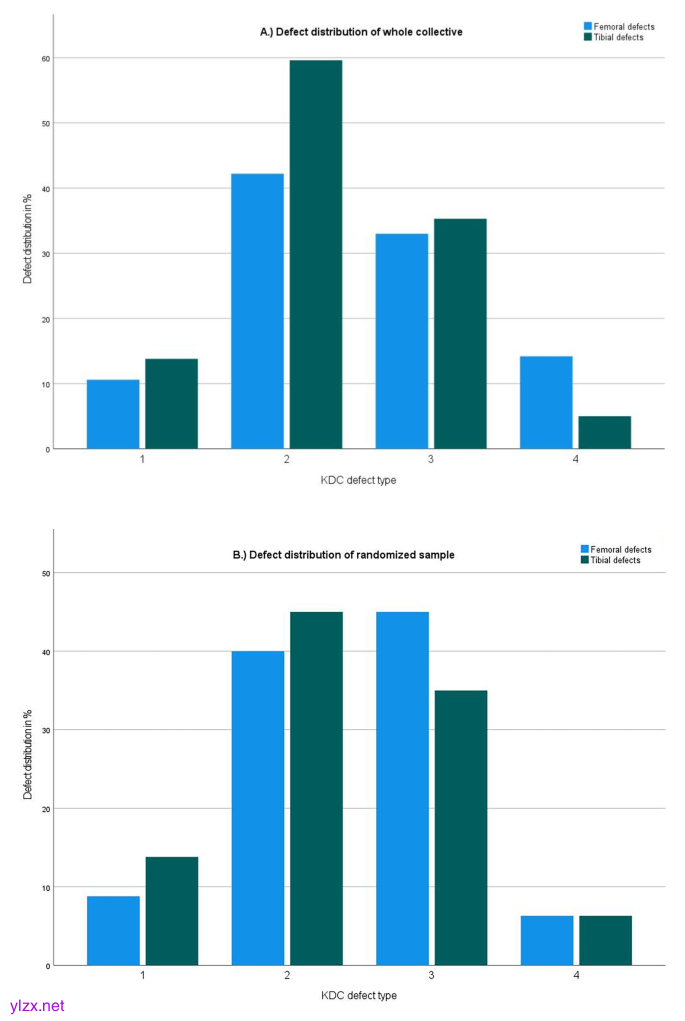
为了对KDC的再现性进行临床相关评估,所有描述的缺陷都需要纳入分析。在评估整个集体和随机样本中缺陷类型的分布时,所有缺陷都包括在内。分布与作者实践中的临床实际相符。KDC缺陷类型在整个集体中的分布图(n=218);y轴:所有情况的百分比,x轴:KDC缺陷类型1-4;股骨缺损(蓝色);胫骨缺损(绿色)。b随机样本(n=80)中KDC缺陷类型的分布图;y轴:所有情况的百分比,x轴:KDC缺陷类型1-4;股骨缺损(蓝色);胫骨缺损(绿色)
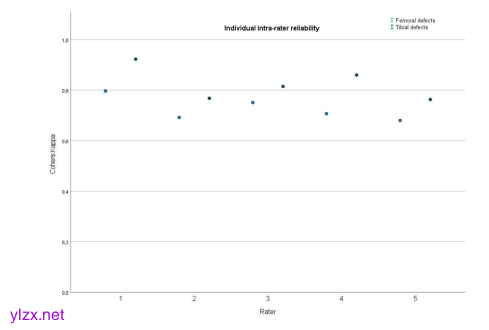
股骨(蓝点)和胫骨(绿点)评估中确定的评分者内部可靠性的个体结果(Cohens-kappa)的图示。所有个体评分者在不同时间点表现出良好到极好的一致性。与胫骨缺陷评估相比,评分者在股骨缺陷评估中的Cohens-kappa评分始终较低;y轴:Cohens-kappa,x轴:个体评分者

病例1显示了一名71岁的女性患者,其内侧半假肢松动,胫骨连续出现骨性KDC 2缺陷和内侧不稳定KDC B。可以看到一个旋转不良的半假肢松动。临床上,患者还表现出内侧不稳定,极有可能发生骨和韧带损伤(KDC B)。b术后x射线左前后视图和右侧视图。胫骨KDC 2骨缺损已通过块体增强(10 mm)进行治疗,除了模块化非骨水泥股骨干假体外,还产生了足够的力传递和旋转稳定性。由于关节线解剖重建后仍不稳定,选择了半约束植入物
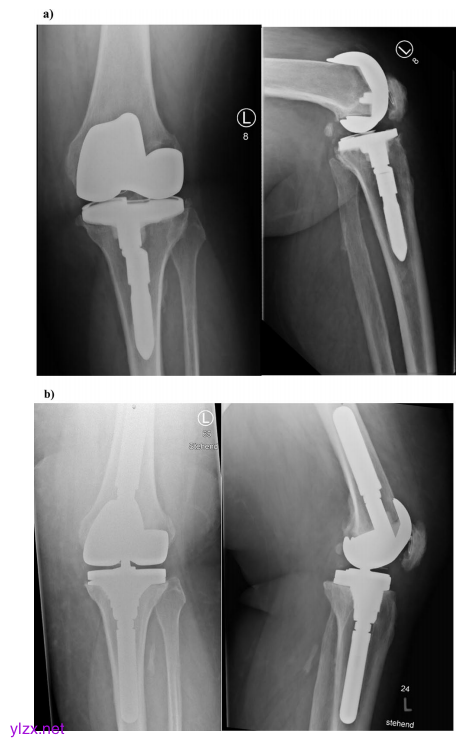
病例2显示,一名52岁的病态肥胖男性患者,患有多向不稳定KDC B和股骨和胫骨组件无菌性松动。a左侧为定性x射线前后视图,右侧为侧视图。带胫骨模块化非骨水泥股骨干的无约束、保肢假体。股骨和胫骨干周围可见射线透亮线。
b术后x射线左前后视图和右侧视图。在单阶段置换中取出植入物后,股骨显示出KDC 1缺陷。PMMA可以增强小骨骺缺损。胫骨组件的移除导致KDC 2缺陷,采用干骺端套筒和非骨水泥模块化股骨干假体进行治疗。由于关节线解剖重建(KDC B)后持续不稳定,选择了旋转铰链假体
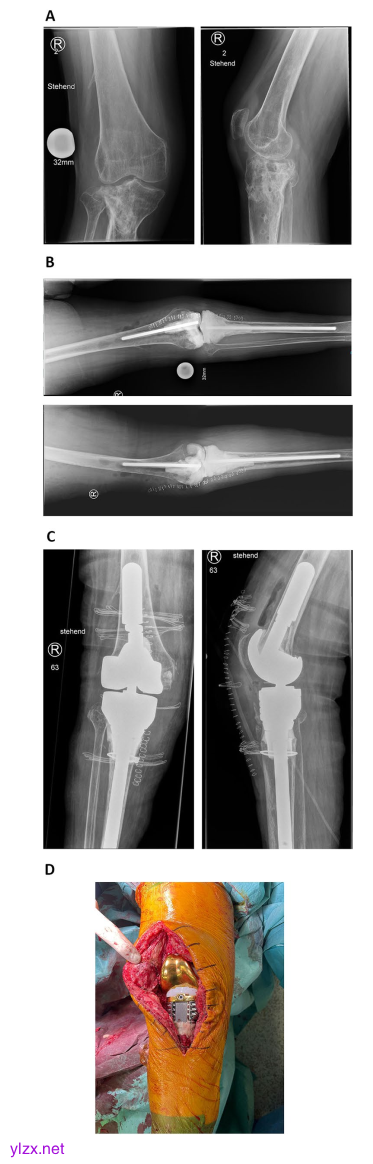
病例3显示,一名65岁的女性患者在2年前胫骨头骨折(AO 41C3)和切开复位内固定术后,出现感染性假关节和继发性膝关节骨性关节炎。在我们的门诊首次就诊之前,钢板接骨术已被移除。我们计划切除骨炎性骨,收集多个深层组织样本进行组织病理学和微生物学评估,并植入一个定制的关节垫片。A在我们的门诊首次就诊时展示术前X光片。临床上,患者经历了多向不稳定(KDC B)和腿轴的价值。箭头标示着骨炎骨。B第一次手术后的术后X光片显示,关节定制垫片严重侵蚀胫骨骨(KDC 4)和股骨髁骨水泥增强缺陷(KDC 2)


