控制脓毒症和脓毒性休克的源头
时间:2024-09-24 18:02:23 热度:37.1℃ 作者:网络
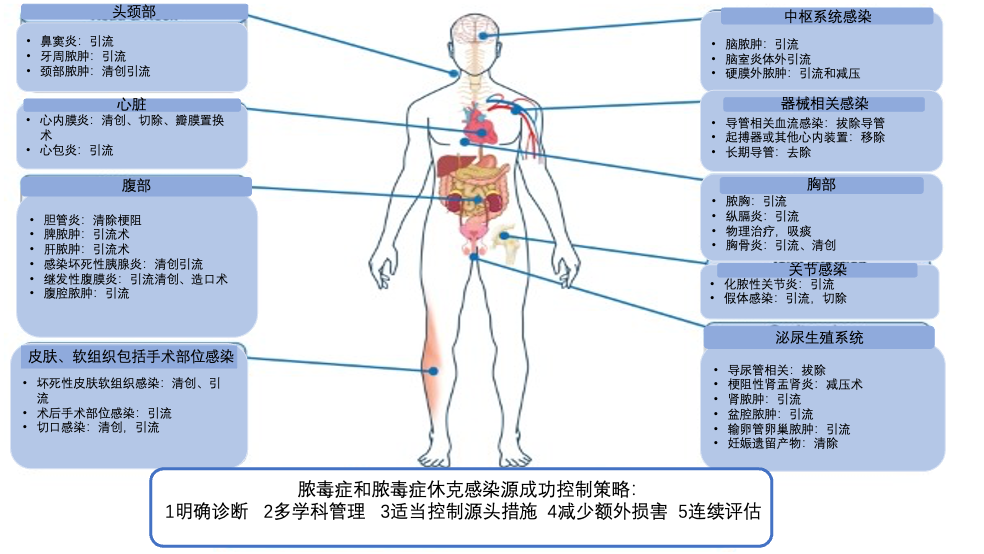
感染源的控制是治疗脓毒症和脓毒性休克的一个重要因素。缺乏或延迟感染源的控制与腹膜炎患者不良预后有关,同样在其他感染类型中,源头控制的作用亦很关键。2021年拯救脓毒症运动指南推荐:尽快识别或排除需要紧急进行感染源控制的特定解剖学诊断,并在医学和后勤上尽快实施任何必要的感染源控制干预措施。虽然感染源控制的证据大多来源于回顾性研究,因方法学的问题,充分的感染源控制难以确定,且通常是事后结果;感染源控制的最佳时机难以研究,方法学缺乏规范化。尽管感染源控制报告的一致性有助于我们更好地理解其作用,但不能忽视感染源控制在脓毒症和脓毒性休克中的作用。 源头控制的目标是消除感染源,控制持续污染,恢复病前解剖结构和功能。用于实现感染源控制的策略包括引流化脓性感染灶,开放或经皮去除感染和/或坏死组织(清创术) ,实施“造口术”,并解除阻塞等。并不是每一种感染都需要所有的目标,应根据感染的类型选择相应策略。 在这篇文章中,对于那些可以进行源头控制的患者,强调源头控制在不同感染中广泛的相关性,强调多学科的重要性,选择适当的方法,并讨论感染源控制失败的复杂因素。 在对脓毒症或脓毒性休克患者进行调查时,确定感染源头控制的必要性与诊断过程本身密切相关。一旦确定了感染源,可能需要进一步的检查来评估是否需要进行源头控制,虽然在诊断过程中广泛使用计算机断层扫描(CT)已经提示并指出了这一点。这可能需要必要的修改或扩展诊断方法,如应用强化CT以筛选需要控制的感染源。 虽然在腹部感染患者中感染源控制特别重要,然而在许多情况下可能不需要控制感染源,但我们主张在每个出现脓毒症或脓毒性性休克患者中都应考虑源头控制,图1提供了可能在不同感染中需要源头控制的概述。对于图1中列出的许多感染,控制感染源可能不会像弥漫性腹膜炎患者那样紧迫,但应该清楚的是,在这些感染中,源头控制的作用也是显而易见的。胆道梗阻引起的胆管炎患者应该像术后腹膜炎患者一样紧急治疗。 图 1 血流感染(BSI)在确定感染病灶和适当的源头控制策略方面提出了特殊的挑战。虽然菌血症患者可能无法确定明确的感染源,但在某些情况下,例如由特定病原体(如金黄色葡萄球菌或念珠菌属)引起的 BSI,可能存在播散性感染,因此应积极仔细寻找感染病灶。 在日常护理中,一个特别具有挑战性的问题是导管相关血流感染(CRBSI)中的中心静脉导管的管理。虽然在大多数患者中,拔除导管显然是必要和直接的,但在一些情况下,例如中性粒细胞减少的患者中,由于担心插入新导管引起并发症,有人建议采取更为保守的方法。然而,超声引导穿刺已经显著降低了这种机械并发症的风险,所以在中性粒细胞减少患者中,由导管相关感染引起的脓毒症或脓毒性休克应该拔除导管。此外,在脓毒症或脓毒性休克患者使用隧道导管时,建议拔除导管(特别是在非发酵革兰氏阴性杆菌、念珠菌属或金黄色葡萄球菌的情况下) ,并应插入临时非隧道导管。只有在别无选择的极少数情况下,使用全身性抗生素和抗生素锁疗法,尝试挽救导管。 应根据感染部位和程度,以及患者生理紊乱的程度,采用多学科的方法进行源头控制。因感染源控制范围不同,意味着可以采用不同的策略以达到目标。一方面控制感染源的选择不同,另一方面不同患者的生理变化不同,因此必须对源头控制的时间和方法作出均衡决定。 显然,许多因素可能起作用。患者因素如疾病的严重程度(包括血流动力学,呼吸和代谢状态)以及凝血功能是选择最佳策略时需要考虑的重要因素,但也需要考虑感染的位置和程度,持续污染的存在以及与源头控制干预相关的附加损害风险。其他因素包括外科医生和介入放射科医生的可用性和经验,以及后勤方面的考虑。 因此,我们主张采用多学科方法,涉及外科医生、传染病医生、介入放射科医生、介入内镜医生、麻醉师和重症监护医生,以确保为患者个体化选择最佳的源头控制策略。 首先不要造成(额外的)伤害。这些决定应该遵循一般原则,例如选择侵入性最小的手术,以保证最大限度的源头控制,同时避免额外的损害或造成长期的残疾。脓毒症或脓毒性休克患者由于组织灌注不良、生理紊乱、伤口愈合受损或凝血功能紊乱,可能更容易发生外科手术并发症。 在某些情况下,可能首选临时策略。通常这是由病人的生理决定的,病人因危重而不能进行大手术,例如急性胆囊炎,经皮胆囊引流可作为第一步。通常通过这种方式暂时控制感染源,但当患者的生理状况有所改善时,不应推迟明确的手术干预措施。源头控制不完善导致持续感染引发脓毒症和脓毒症性休克无法解决。在这种情况下,采取更积极的方法可能是必要的,不应该拖延。 源头控制失败具有复杂性。源头控制失败的确经常发生,并且可能是持续感染、源头控制不完善、持续污染或其综合现象。这往往是由于缺乏成功的源头控制干预,也可能是缺乏有效的抗菌治疗。感染部位渗透性差,或抗菌药物选择不当可能导致细菌持续生长和反复感染。这再次强调脓毒症和脓毒性休克管理的两大支柱抗生素应用和感染源控制的重要性。不过这是一个平衡的过程。在某些情况下,在试图最大限度地进行感染源控制时,应该平衡使用更为保守的方法,避免造成更多损害的风险。 失败的感染源控制通常很难诊断。虽然生物标志物可能有助于诊断,但没有明确的诊断工具可用。大多数情况下,诊断是基于临床未改善、持续症状和体征的存在,有针对性的影像学检查通常缺少一个“确凿证据”。因此,监测源头控制的疗效,如果患者临床没有改善,怀疑是至关重要的。 源头控制是脓毒症和脓毒性休克患者预后决定因素。在典型的腹部感染患者强调感染源控制,其原则仍适用于许多其他感染。干预措施应由多学科小组根据患者的临床情况进行调整,因为在许多情况下,开放手术不再是唯一或主要的选择。避免额外的伤害,同时最大限度地发挥干预的效果,并持续监测是成功的关键。