昼夜节律紊乱与PCOS患者IVF-ET结局相关研究
时间:2024-07-22 06:01:42 热度:37.1℃ 作者:网络
【摘要】
目的 探讨昼夜节律紊乱与多囊卵巢综合征(PCOS)的相关性及昼夜节律紊乱对PCOS人群体外受精-胚胎移植(IVF-ET)结局的影响。
方法 回顾性分析2017年1月至2021年2月于南京中医药大学附属医院生殖医学科行IVF助孕的输卵管因素患者和PCOS患者的临床资料。比较昼夜节律紊乱在输卵管因素患者和PCOS患者间的差异,分析PCOS的影响因素;再将PCOS患者分为昼夜节律正常组(n=83)和PCOS昼夜节律紊乱组(n=242),比较两组PCOS患者IVF-ET相关指标。
结果 昼夜节律紊乱在输卵管因素患者和PCOS患者间有显著性差异(P<0.05),并且昼夜节律紊乱对PCOS具有显著影响[OR=2.845,95%CI(1.929,4.195),P<0.05]。PCOS昼夜节律紊乱组的雄激素水平、获卵数显著高于PCOS昼夜节律正常组(P<0.05),MII卵率、受精率、2PN受精率、2PN卵裂率、可利用胚胎率均显著低于PCOS昼夜节律正常组(P<0.05)。
结论 昼夜节律紊乱是PCOS诱发因素,且昼夜节律紊乱降低PCOS患者胚胎质量。
多囊卵巢综合征(PCOS)是常见的妇科内分泌疾病,在育龄期女性中的患病率为5%~15%,以高雄激素血症和卵泡发育障碍为主要临床特征,是女性排卵障碍性不孕症的主要病因。在过去的十年里,我国PCOS的发病率增加了近65%,严重危害育龄期女性的生殖健康。在世界范围内,PCOS发病率呈上升趋势及年轻化趋势,现已成为重要的国际公共卫生问题。
PCOS的发病机制尚不明确,目前多数学者认为遗传因素是PCOS的主要病因,但PCOS的发生发展仍受生活方式和环境因素的影响。随着科学技术的不断发展,人工光源的大量使用改变了人类正常的昼夜节律,昼夜节律几乎参与了所有的生命活动,因而对全球超过62%的人口健康产生了负面影响。
动物实验研究表明,昼夜节律紊乱与PCOS的发生具有相关性。但目前尚无有关昼夜节律紊乱与PCOS患者IVF-ET结局之间关系的报道,因此本研究旨在探讨昼夜节律紊乱对PCOS患者IVF-ET结局的影响,为PCOS患者制定科学的生活方式提供依据。
材料与方法
一、研究对象
选择2017年1月1日至2021年2月28日于南京中医药大学附属医院接受IVF-ET助孕的PCOS患者和输卵管因素(月经周期正常)患者作为研究对象。
纳入标准:(1)年龄<45岁;(2)输卵管因素患者/PCOS患者;(3)PCOS患者确诊根据2023年国际循证指南:多囊卵巢综合征的评估和管理建议及2003版鹿特丹诊断标准(稀发排卵或无排卵,高雄激素的临床表现和(或)高雄激素血症,超声提示卵巢多囊样改变,至少出现以上3项中的2项)。
排除标准:(1)因男方因素行IVF者;(2)甲状腺功能减退、糖尿病等其他内分泌疾病;(3)子宫肌瘤、子宫腺肌症、卵巢子宫内膜异位囊肿等卵巢和子宫器质性病变;(4)合并抗磷脂综合征、干燥综合征等免疫性疾病。
昼夜节律紊乱诊断标准:固定或轮换夜班史和熬夜晚睡史,夜班工作是指在24:00-06:00之间部分或全部工作史大于2年(每周超过3次);熬夜指晚于24:00入睡,持续时间超过2年(每周超过3次)。
本研究共纳入输卵管性不孕症177周期,PCOS不孕症325周期。PCOS不孕症根据昼夜节律诊断标准分为PCOS昼夜节律正常组(正常组,n=83)、PCOS昼夜节律紊乱组(紊乱组,n=242)。本研究经南京中医药大学附属医院伦理委员会批准(2021NL-195-03)。
二、研究方法
1.控制性卵巢刺激(COS)方案:(1)黄体期长方案:于黄体中期开始GnRH-a 0.1mg/d(达必佳;辉凌,德国),达到垂体降调标准(FSH<5 U/L、LH<5 U/L、E2<183.5 pmol/L、双侧卵巢卵泡直径<5 mm),即GnRH-a使用的第14~16天,本次月经的第2~3天,根据患者BMI和卵巢反应情况添加Gn(果纳芬450 U;默克雪兰诺,瑞士或普丽康600 U;默沙东,美国),当至少2个卵泡直径≥18 mm或3个卵泡直径≥17 mm时肌肉注射重组HCG(艾泽;默克雪兰诺,意大利)250 μg扳机,扳机后34~36 h取卵。
(2)拮抗剂方案:月经周期第2~3天开始使用Gn,当至少有1个卵泡直径>14 mm或E2> 2 202.8 pmol/L或LH> 10 U/L时添加GnRH-a(思则凯;默克雪兰诺,瑞士)0.25 mg/d。当至少2个卵泡直径≥18 mm或3个卵泡直径≥17 mm,于当晚使用艾泽250 μg 扳机,扳机后36 h取卵。
2.胚胎移植及黄体支持:取卵后予地屈孕酮片(达芙通10 mg;雅培,荷兰)20 mg/d黄体支持,胚胎培养第3日,根据患者一般情况、获卵数和扳机日雌孕激素水平、内膜厚度及胚胎情况,选择鲜胚移植或进行囊胚培养或全胚冷冻。
3.观察指标:(1)一般情况包括年龄、体质量指数(BMI)、不孕年限、不孕类型、基础性激素水平[抗苗勒管激素(AMH)、E2、FSH、LH、睾酮(T)]及双侧AFC;(2)促排卵指标包括Gn天数、Gn总量、HCG日E2水平、HCG日LH水平和获卵数;(3)胚胎发育指标包括MII卵率、受精率、2PN受精率、2PN卵裂率、可移植胚胎率及优质胚胎率;(4)妊娠结局包括种植率、妊娠率、流产率和累积活产率。
相关指标计算公式:MII卵率=MII卵数/获卵数×100%,受精率=受精数/获卵数×100%,2PN受精率=2PN受精数/获卵数×100%,2PN卵裂率=2PN卵裂数/获卵数×100%,可移植胚胎率=可移植胚胎数/2PN卵裂数×100%,优质胚胎率=优质胚胎数/2PN卵裂数×100%,种植率=孕囊数/移植胚胎数×100%,临床妊娠率=临床妊娠周期数/移植周期数×100%,流产率=流产周期数/妊娠周期数×100%,累积活产率=首次活产孕妇人数/取卵周期数×100%。
三、统计学分析
采用SPSS 23.0统计学软件进行数据分析。计量资料符合正态分布的数据以均数±标准差(±s)表示,组间比较采用t检验,不符合正态分布的计量资料以中位数表示,组间比较采用非参数检验;计数资料数据用百分比或率(%)表示,组间比较采用卡方检验;危险因素分析采用Logistic回归分析。P<0.05为差异具有统计学意义。
结 果
一、PCOS相关危险因素分析
输卵管性不孕症患者和PCOS不孕症患者在吸烟、饮酒、高热量饮食及糖尿病家族史方面的差异均无统计学意义(P>0.05),在肥胖和昼夜节律紊乱方面的差异均具有统计学意义(P<0.05)(表1)。校正混杂因素后结果显示,昼夜节律紊乱是PCOS的独立影响因素[OR=2.845, 95%CI(1.929,4.195),P<0.05](表2)。
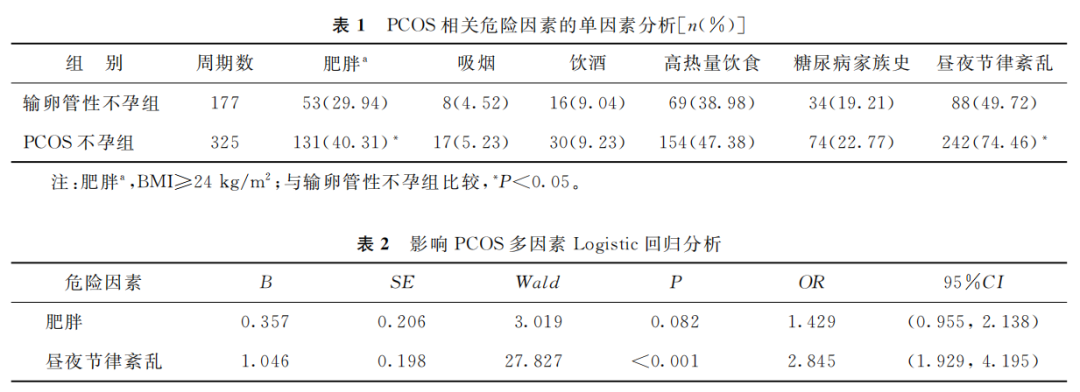
(表1,表2)
二、PCOS患者的一般情况
PCOS昼夜节律正常患者和紊乱患者在年龄、不孕年限、BMI、不孕类型、AFC、基础激素(AMH、FSH、LH及E2)水平方面的差异均无统计学意义(P>0.05);PCOS昼夜节律紊乱组患者血清T水平较正常组显著升高(P<0.05)(表3)。
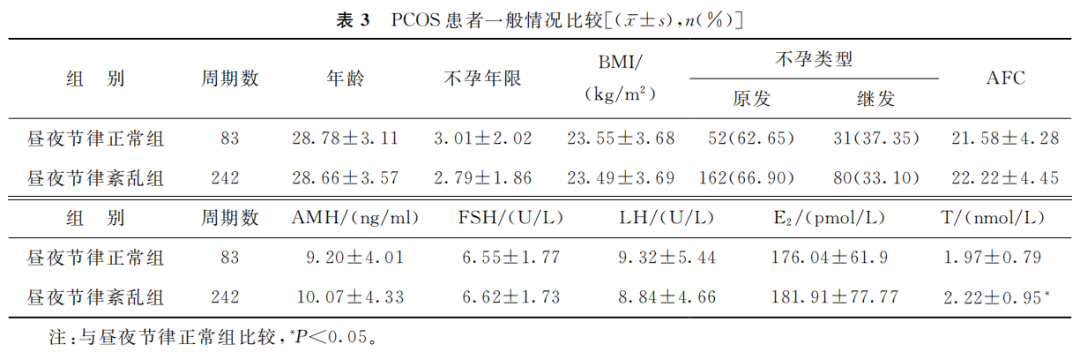
(表3)
三、PCOS患者卵巢刺激情况比较
PCOS昼夜节律正常患者和紊乱患者在Gn启动量、Gn天数、Gn总量、HCG日E2水平和HCG日LH水平方面的差异均无统计学意义(P>0.05);但PCOS昼夜节律紊乱患者获卵数显著高于PCOS昼夜节律正常患者(P<0.05)(表4)。
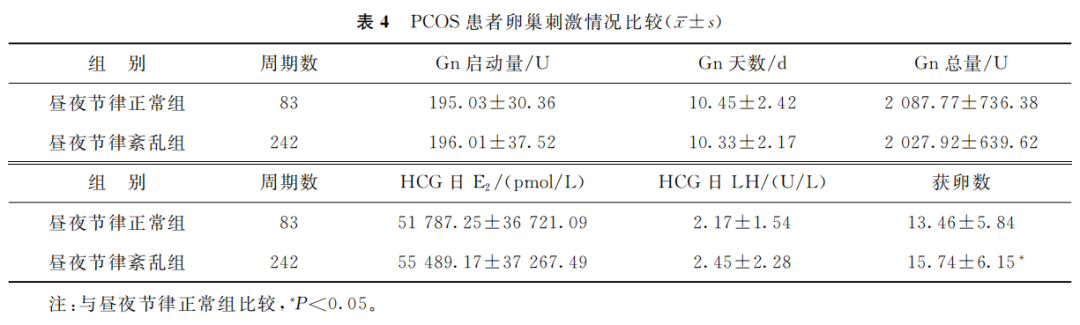
(表4)
四、PCOS患者IVF-ET胚胎培养情况比较
PCOS昼夜节律紊乱患者较正常患者的MII卵率、受精率、2PN受精率、2PN卵裂率、可移植胚胎率均显著降低(P<0.05),优质胚胎率虽也降低,但差异尚无统计学意义(P>0.05)(表5)。
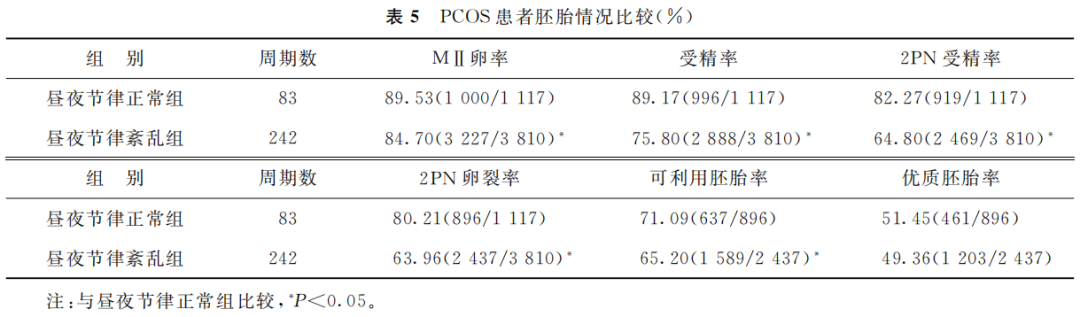
(表5)
五、PCOS患者妊娠结局比较
PCOS昼夜节律紊乱患者的种植率、妊娠率、累积活产率较PCOS昼夜节律正常患者降低,流产率升高,但差异尚无统计学意义(P>0.05)(表6)。
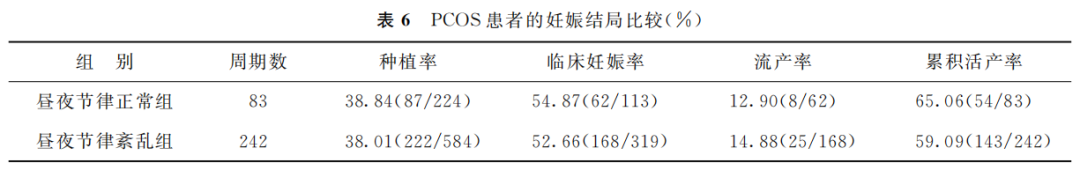
(表6)
讨 论
PCOS是一种病因复杂的生殖内分泌疾病,是女性排卵障碍性不孕症的主要病因。调查数据显示,PCOS的患病率在全球范围内呈稳步上升趋势。探究PCOS的病因机制、延缓PCOS的发展进程、改善PCOS患者的生殖结局成为生殖医学领域较为棘手的问题。最新提出的PCOS发病机制归结为进化模型理论,PCOS的进化模型涉及了进化理论、遗传研究、表观遗传程序和不良生活方式等方面。
昼夜节律是生物体将其生命活动过程与自然界的明暗模式同步的机制,数十万年的进化使体内的代谢、内分泌和行为模式等能够与外部环境同步。在出生后处于紊乱的昼夜节律和不良的生活环境会激活表观遗传程序从而促进PCOS的发生发展。目前难以通过基因层面改变表观遗传降低PCOS的发病率,干预环境因素成了降低PCOS发病率的有效途径。多项动物研究发现,持续光照促使大鼠发生多囊卵巢和雄激素过多症,表明昼夜节律紊乱与PCOS的发病具有相关性。
本研究中单因素分析结果显示,肥胖和昼夜节律紊乱在PCOS不孕症患者中的占比均高于输卵管性不孕症患者,提示肥胖、昼夜节律紊乱均与PCOS具有相关性。
近20年的研究发现,除了能量摄入过多和体力活动不足外,昼夜节律紊乱同样是肥胖和代谢综合征的危险因素,表明昼夜节律紊乱也与肥胖有关。目前研究表明昼夜节律紊乱可通过减少褪黑素分泌、降低胰岛素敏感性,导致代谢紊乱并引起肥胖。
在PCOS患者中,肥胖不仅是重要的临床特征,还能通过诱发慢性炎症和增加氧化应激来进一步加剧胰岛素抵抗并促使雄激素水平上升,从而推动了PCOS的发展。在校正了混杂因素之后,本研究发现昼夜节律紊乱是PCOS的独立影响因素。一项最新的meta分析指出,核心生物钟BMAL1和CLOCK的变异与肥胖及其他代谢综合征的易感性有关,并可能作为预测这些症状的遗传生物标志物。
另有研究发现,在PCOS患者中,BMAL1和CLOCK的表达水平显著下降。因此,昼夜节律紊乱不仅可能直接诱发PCOS,还能通过促进肥胖、影响代谢从而加速PCOS的发生发展。本研究发现,昼夜节律紊乱人群PCOS的发病率几乎是正常人群的3倍,且昼夜节律紊乱患者血清雄激素水平较正常患者升高,进一步肯定了昼夜节律紊乱参与了PCOS的发生发展。因此,对于PCOS高风险人群,我们建议尽可能改变熬夜等不良生活习惯并减少夜间工作。
在促排卵及胚胎发育方面,本研究发现,PCOS昼夜节律紊乱组在获卵数方面较PCOS节律正常组增多,而MII卵率降低。考虑到扳机日标准一致且Gn天数无显著差异,我们推测昼夜节律紊乱对卵母细胞成熟过程产生了影响。动物实验证实了上述推测,由于轮班工作或长期暴露于人造光源所导致的LH峰丧失或幅度降低可能直接影响了卵母细胞的成熟和质量,并且这种负面影响在恢复正常节律后仍然存在。
此外,本研究中PCOS昼夜节律紊乱组的受精率、2PN受精率、2PN卵裂率和可利用胚胎率均显著低于PCOS昼夜节律正常人群,这表明昼夜节律紊乱对胚胎质量产生了影响。
目前学者普遍认为,决定胚胎质量的重要因素是卵母细胞的质量。人类卵泡由卵母细胞与其周围的颗粒细胞、膜细胞组成。卵泡发育是卵母细胞、颗粒细胞和膜细胞通过自分泌和旁分泌机制不断相互作用和支持的过程。因此,颗粒细胞和膜细胞功能异常都会对卵母细胞的质量产生负面影响,降低胚胎质量。
生物钟基因在卵母细胞、卵巢颗粒细胞和膜细胞中均有表达,若其生物节律紊乱将对卵母细胞质量产生不利影响。时钟基因参与调控细胞凋亡,而卵巢颗粒细胞的凋亡对卵泡发育和闭锁具有重要作用。在PCOS人群中,颗粒细胞凋亡增加是导致其发生发展的重要原因,目前多项研究通过降低PCOS颗粒细胞凋亡以缓解相关症状并改善生殖结局。
此外,研究还证实了PCOS患者颗粒细胞凋亡率与卵母细胞成熟率、受精率、卵裂率和优质胚胎形成率呈负相关,而在PCOS中,颗粒细胞凋亡情况与高雄激素水平呈正相关。据报道,高雄激素可通过诱导PCOS大鼠卵巢颗粒细胞中凋亡因子的表达,促使卵巢颗粒细胞的凋亡增加。项雨等最新研究发现,异常激活的炎症和焦亡水平可能是高雄激素影响卵巢颗粒细胞增殖生长的基础。
本研究中,与PCOS昼夜节律正常人群相比,PCOS节律紊乱组中雄激素水平较显著升高,这可能是该人群胚胎质量差的直接原因。由于卵泡膜细胞是卵巢中合成雄激素的唯一场所,其功能异常是导致PCOS患者雄激素异常升高的主要原因。因此,我们推测昼夜节律紊乱可能通过诱导颗粒细胞凋亡、刺激卵泡膜细胞分泌过量雄激素来降低胚胎质量。
综上所述,昼夜节律紊乱不仅是PCOS的诱发因素,还与PCOS患者IVF-ET不良结局相关,未来希望能够通过基础实验发现昼夜节律紊乱诱发PCOS的具体分子机制。对于PCOS高风险人群和PCOS人群,在无法改变遗传因素的情况下,应避免晚睡和夜间工作等不良作息。
文章来源:
黄海霞,王如芯,谈勇.昼夜节律紊乱与PCOS患者IVF-ET结局相关研究[J].生殖医学杂志,2024,33(6):733-738.


