非选择性β受体阻滞剂对失代偿期肝硬化患者的影响:根据MELD评分进行获益和风险分层
时间:2025-03-03 12:16:31 热度:37.1℃ 作者:网络
引言
“消化前沿”专栏是北部战区总医院消化内科祁兴顺医生应《消化界》编辑部邀请联合发起的学术专栏,定期收集整理消化病领域的研究进展,每月(最后一周)挑选一篇重要文献进行精读讨论,希望能帮助读者知其然知其所以然,启迪临床科研思维、学以致用。今天为您带来第22期内容:非选择性β受体阻滞剂对失代偿期肝硬化患者的影响:根据MELD评分进行获益和风险分层。
文章简述
肝硬化及其并发症是全球肝脏疾病相关死亡的首要病因(Huang DQ, et al. Nat Rev Gastroenterol Hepatol. Jun 2023;20(6):388-398)。在2019年,超过1.47亿患者死于肝硬化,约占全球死亡总数的2.6%(GBD 2019 Demographics Collaborators. Lancet. Oct 17 2020;396(10258):1160-1203; Xiao S, et al. Ann Med. 2023;55(2):2252326)。门静脉高压(PH)是肝硬化的主要结局,可引起一系列严重的并发症,包括静脉曲张出血、肝性脑病和腹水等(Zanetto A, et al. Minerva Gastroenterol (Torino). Mar 2021;67(1):26-37)。这些并发症的发生通常标志着肝硬化由代偿阶段向失代偿阶段转变(D'Amico G, et al. J Hepatol. Jan 2022;76(1):202-207)。首次失代偿的发生与肝硬化患者的预后显著恶化密切相关,其5年死亡率可达30%-50%(Ratib S, et al. J Hepatol. Feb 2014;60(2):282-289)。然而,进一步失代偿阶段的死亡率远高于首次失代偿(D'Amico G, et al. Hepatol Int. Feb 2018;12(Suppl 1):34-43)。最近的Baveno VII共识将进一步失代偿定义为失代偿期肝硬化患者出现第二个(或复发性)PH驱动的失代偿事件(腹水、静脉曲张出血、肝性脑病等)、自发性细菌性腹膜炎或肝肾综合征(D'Amico G, et al. Hepatology. Nov 2 2023:79(74):869-881; De Franchis R, et al. J Hepatol. Apr 2022;76(4):959-974)。目前,进一步失代偿的主要治疗目标是预防第二个(或复发性)PH相关并发症的发生,并提高患者生存率(De Franchis R, et al. J Hepatol. Apr 2022;76(4):959-974; European Association for the Study of the Liver (2018). J Hepatol. Aug 2018;69(2):406-460)。
非选择性β受体阻滞剂(NSBBs)是治疗PH的基石(Mauro E, et al. Liver Int. Feb 2020;40 Suppl 1:122-127)。NSBBs通过拮抗心肌细胞的β1受体使心率减慢、心输出量减少、外周循环血量减少;拮抗血管平滑肌细胞的β2受体使内脏血管收缩、门静脉血流量减少,从而降低门静脉压力(Albillos A, et al. J Hepatol. Apr 2023;78(4):866-872)。目前NSBBs被广泛用于肝硬化静脉曲张出血的一级或二级预防(De Franchis R, et al. J Hepatol. Apr 2022;76(4):959-974; European Association for the Study of the Liver (2018). J Hepatol. Aug 2018;69(2):406-460)。此外,NSBBs还可以改善粘膜屏障、发挥全身抗炎活性、降低腹水和其他失代偿事件的发生风险(Villanueva C, et al. Lancet. Apr 20 2019;393(10181):1597-1608; Tittanegro T, et al. EClinicalMedicine. Jan 2023; 55:101716; Madsen BS, et al. Adv Ther. Jul 2013;30(7):659-670)。相比之下,一项意大利的研究表明,使用NSBBs与代偿期肝硬化患者急性失代偿和非急性失代偿风险增加显著相关(Tonon M, et al. J Hepatol. Apr 2024;80(4):603-609)。迄今为止,大量有关NSBBs对肝硬化患者预后影响的研究都集中在探讨NSBBs与失代偿和死亡之间的关系(Qi XS, et al. World J Gastroenterol. Mar 14 2015;21(10):3100-3108; Xu X, et al. Adv Ther. Apr 2020;37(4):1452-1463; Xu X, et al. Ann Med. Dec 2024;56(1):2305935)。然而,鲜有研究报道它们对进一步失代偿的影响。
我们团队Wang等于2024年11月在《Alimentary Pharmacology & Therapeutics》杂志正式发表了一篇题为《非选择性β受体阻滞剂对失代偿期肝硬化患者的影响:根据MELD评分进行获益和风险分层》的文章。该研究旨在根据肝病严重程度评估NSBBs对失代偿期肝硬化患者进一步失代偿和死亡的影响。
本研究共纳入了332例失代偿期肝硬化患者,在总体分析中,多因素竞争风险分析表明,使用NSBBs与进一步失代偿风险增加无显著相关性(sHR=1.09, P=0.580)。在MELD评分≤9分的亚组分析中,多因素竞争风险分析表明,使用NSBBs与进一步失代偿风险降低显著相关(sHR=0.57, P=0.021)。在MELD评分>9分的亚组分析中,多因素竞争风险分析表明,使用NSBBs与进一步失代偿风险增加显著相关(sHR=1.45, P=0.044)。然而,无论总体或亚组分析,多因素Cox回归分析均表明,使用NSBBs与死亡无显著相关性。
综上,对于MELD评分≤9分的肝硬化患者,使用NSBBs可能有益于预防进一步失代偿的发生,但对于MELD评分>9分的患者,使用NSBBs反而会增加进一步失代偿的发生风险。
重要研究结果分析及其临床意义
一.1.患者筛选流程图
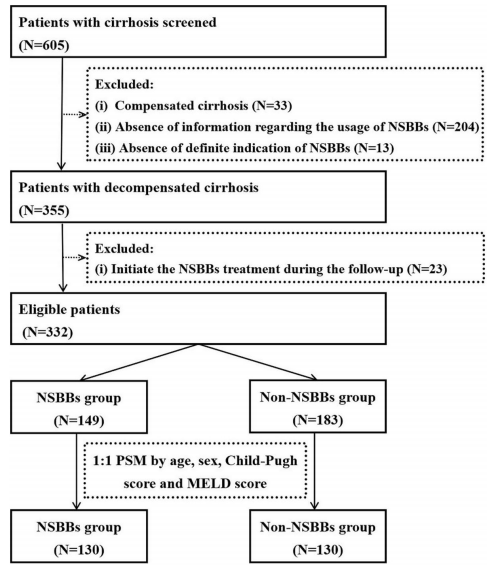
(图源自文献)
共有605例肝硬化患者被筛选,最终,332例失代偿期肝硬化患者被纳入,其中149例接受了NSBBs治疗,183例未接受NSBBs治疗。
二、患者基线特征
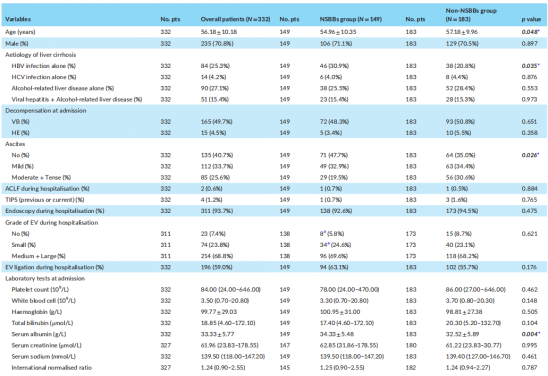
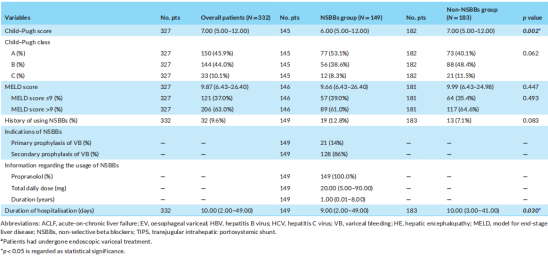
(表源自文献)
本研究共纳入了332例失代偿期肝硬化患者,平均年龄为56.18±10.18岁,235(70.8%)例为男性。肝硬化主要病因为酒精相关性肝病(27.1%)。与非NSBBs组相比,NSBBs组患者更年轻(P=0.048),乙型肝炎病毒感染比例(P=0.035)和血清白蛋白水平(P=0.004)更高,但中重度腹水比例(P=0.026)和Child-Pugh评分(P=0.002)更低。在服用NSBBs的患者中,NSBBs的中位累积日剂量和中位持续时间分别为20.00(5.00-90.00)mg和1.00(0.01-8.00)年。
三.3.NSBBs与进一步失代偿的关系
1.竞争风险分析
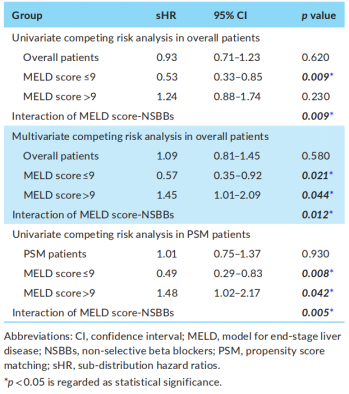
(表源自文献)
1.1 总体分析
在总体分析中,单因素竞争风险分析表明,使用NSBBs与进一步失代偿风险降低无显著相关性(sHR=0.93, 95% CI=0.71-1.23, P=0.620)。多因素竞争风险分析表明,使用NSBBs并非进一步失代偿的独立预测因素(sHR=1.09, 95%CI=0.81-1.45, P=0.580)。值得注意的是,本研究发现入院时的MELD评分与使用NSBBs间存在显著交互作用(P=0.012)。
在MELD评分≤9分的亚组分析中,单因素竞争风险分析表明,使用NSBBs可显著降低进一步失代偿的发生风险(sHR=0.53, 95% CI=0.33-0.85, P=0.009)。多因素竞争风险分析也表明,使用NSBBs与进一步失代偿风险降低显著相关(sHR=0.57, 95% CI=0.35-0.92, P=0.021)。
在MELD评分>9分的亚组分析中,单因素竞争风险分析表明,使用NSBBs与进一步失代偿风险增加无显著相关性(sHR=1.24, 95% CI=0.88-1.74, P=0.230)。然而,多因素竞争风险分析表明,使用NSBBs与进一步失代偿风险增加显著相关(sHR=1.45, 95%CI=1.01-2.09, P=0.044)。
1.2 倾向性评分匹配(PSM)分析
在PSM分析中,单因素竞争风险分析表明,使用NSBBs与进一步失代偿风险增加无显著相关性(sHR=1.01, 95%CI=0.75-1.37, P=0.930)。值得注意的是,本研究发现入院时MELD评分与使用NSBBs间存在显著交互作用(P=0.005)。
在MELD评分≤9分的亚组分析中,单因素竞争风险分析表明,使用NSBBs与进一步失代偿风险降低显著相关(sHR=0.49, 95%CI=0.29-0.83, P=0.008)。
在MELD评分>9分的亚组分析中,单因素竞争风险分析表明,使用NSBBs与进一步失代偿风险增加显著相关(sHR=1.48, 95%CI=1.02-2.17, P=0.042)。
2. Nelson-Aalen累积风险曲线分析

(图源自文献)
2.1 总体分析
在总体分析中,Nelson-Aalen累积风险曲线分析表明,NSBBs组和非NSBBs组的进一步失代偿累积发生率无显著差异(P=0.633)。
在MELD评分≤9分的亚组分析中,Nelson-Aalen累积风险曲线分析表明,NSBBs组的进一步失代偿累积发生率显著低于非NSBBs组(P=0.009)。
在MELD评分>9分的亚组分析中,Nelson-Aalen累积风险曲线分析表明,NSBBs组和非NSBBs组的进一步失代偿累积发生率无显著差异(P=0.222)。
2.2 PSM分析
在PSM分析中,Nelson-Aalen累积风险曲线分析表明,NSBBs组和非NSBBs组的进一步失代偿累积发生率无显著差异(P=0.915)。
在MELD评分≤9分的亚组分析中,Nelson-Aalen累积风险曲线分析表明,NSBBs组的进一步失代偿累积发生率显著低于非NSBBs组(P=0.007)。
在MELD评分>9分的亚组分析中,Nelson-Aalen累积风险曲线分析表明,NSBBs组的进一步失代偿累积发生率显著高于非NSBBs组(P=0.041)。
四.NSBBs与死亡的关系
1. COX回归分析
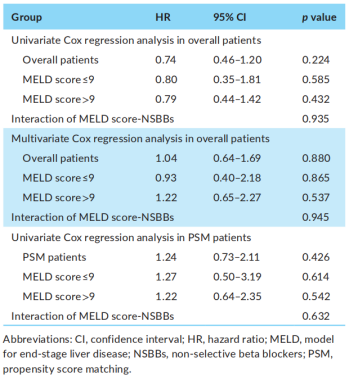
(表源自文献)
1.1 总体分析
在总体分析中,单因素Cox回归分析表明,使用NSBBs与死亡风险降低无显著相关性(HR=0.74, 95% CI=0.46-1.20, P=0.224)。多因素Cox回归分析表明,使用NSBBs并非死亡的独立预测因素(HR=1.04, 95% CI=0.64-1.69, P=0.880)。此外,本研究未发现入院时MELD评分与使用NSBBs间存在显著交互作用(P=0.945)。
在MELD评分≤9分的亚组分析中,单因素Cox回归分析表明,使用NSBBs与死亡风险降低无显著相关性(HR=0.80, 95%CI=0.35-1.81, P=0.585)。多因素Cox回归分析表明,使用NSBBs并非死亡的独立预测因素(HR=0.93, 95%CI=0.40-2.18, P=0.865)。
在MELD评分>9分的亚组分析中,单因素Cox回归分析表明,使用NSBBs与死亡风险降低无显著相关性(HR=0.79, 95%CI=0.44-1.42, P=0.432)。多因素Cox回归分析表明,使用NSBBs并非死亡的独立预测因素(HR=1.22, 95%CI=0.65-2.27, P=0.537)。
1.2 PSM分析
在PSM分析中,单因素Cox回归分析表明,使用NSBBs与死亡风险增加无显著相关性(HR=1.24, 95%CI=0.73-2.11, P=0.426)。此外,本研究未发现入院时MELD评分与使用NSBBs间存在显著交互作用(P=0.632)。
在MELD评分≤9分的亚组分析中,单因素Cox回归分析表明,使用NSBBs与死亡风险增加无显著相关性(HR=1.27, 95%CI=0.50-3.19, P=0.614)。
在MELD评分>9分的亚组分析中,单因素Cox回归分析表明,使用NSBBs与死亡风险增加无显著相关性(HR=1.22, 95%CI=0.64-2.35, P=0.542)。
2. Kaplan-Meier曲线分析

(图源自文献)
2.1 总体分析
在总体分析中,Kaplan-Meier曲线分析表明,NSBBs组和非NSBBs组的累积生存率无显著差异(P=0.220)。
在MELD评分≤9分的亚组分析中,Kaplan-Meier曲线分析表明,NSBBs组和非NSBBs组的累积生存率无显著差异(P=0.580)。
在MELD评分>9分的亚组分析中,Kaplan-Meier曲线分析表明,NSBBs组和非NSBBs组的累积生存率无显著差异(P=0.430)。
2.2 PSM分析
在PSM分析中,Kaplan-Meier曲线分析表明,NSBBs组和非NSBBs组的累积生存率无显著差异(P=0.430)。
在MELD评分≤9分的亚组分析中,Kaplan-Meier曲线分析表明,NSBBs组和非NSBBs组的累积生存率无显著差异(P=0.610)。
在MELD评分>9分的亚组分析中,Kaplan-Meier曲线分析表明,NSBBs组和非NSBBs组的累积生存率无显著差异(P=0.540)。
总结与展望
这项研究表明,对于MELD评分≤9分的肝硬化患者,使用NSBBs有利于降低进一步失代偿的发生风险,但对于MELD评分>9分的患者,使用NSBBs反而会增加进一步失代偿的发生风险。在未来,亟需大规模、前瞻性队列研究以证实该研究的发现。


