全血“三系降低”-脾大、骨髓变化的因果关系及临床思辨
时间:2024-08-06 12:00:34 热度:37.1℃ 作者:网络
主题述评:
“三系降低”,也称为全血细胞减少,指外周血中红细胞、血小板、白细胞数量减少及血红蛋白水平下降的一类临床综合征。其本身不是一个独立的疾病,临床常见原因包括门脉高压导致脾脏淤血肿大,脾功能亢进对血细胞破坏过多所致;其次可由地中海贫血、镰状贫血等红细胞形态及稳定性异常引起脾脏吞噬系统增生;再者也可由多种原因致骨髓造血能力低下。大多数以上三类“三系降低”患者常伴脾大,其中,对于门静脉高压脾大、脾功能亢进破环血细胞,与红细胞形态及稳定性异常引起脾脏吞噬系统增生导致脾大,骨髓造血功能多数正常,骨髓象往往表现为增生活跃来发挥代偿作用;而由于骨髓造血能力低下,脾脏启动髓外造血发挥代偿造血作用而逐步增大,临床上常见的疾病有骨髓纤维化、再生障碍性贫血、白血病等,骨髓象多表现为增生低下。全血“三系降低”-脾大及骨髓变化的因果关系复杂,脾大在两大类病因中发挥的作用截然相反,理清其病理生理逻辑、因果关系对疾病诊治至关重要,本文将对“三系降低”患者从脾大和骨髓变化的因果关系及临床价值展开阐述。
一、正常生理状态下造血器官演变
正常成年人的血液总量相当于体重的7%-8%,在心血管系统循环流动。主要成分包括血浆和血细胞,血细胞又包括红细胞、白细胞和血小板三类。从胚胎期开始,个体生理发育过程的不同阶段及病理状况下,造血器官部位及功能也随之发生很大变化。在胚胎发育的早期,胎儿骨髓尚不能很好地发挥造血作用,主要依靠肝脏和脾脏造血,此阶段包括合成、生物转化及排泄等功能主要经胎盘循环由母体代替完成,门静脉与体循环间有很多交通支就是最好的佐证。在胚胎发育到第五个月以后,肝、脾的造血活动逐渐减少,肝脏可能逐渐行使一定的合成、生物转化功能,骨髓开始发挥造血功能并逐渐增强;到婴儿出生后,长骨骨髓逐步启动造血功能,而肝、脾造血功能逐渐消失,绝大多数门-体交通支逐渐闭合(这些交通支存在门脉高压等情况下可重新开放),肝脏逐渐形成合成、生物转化、排泄、营养、免疫等主要功能。而当出生后因多种原因导致骨髓造血能力低下时,脾脏可首先再次启动髓外造血功能,临床主要表现为贫血及脾大;当脾脏造血也不能代偿时,肝脏会逐渐再启动造血能力,进一步表现为肝脾肿大(图1)。
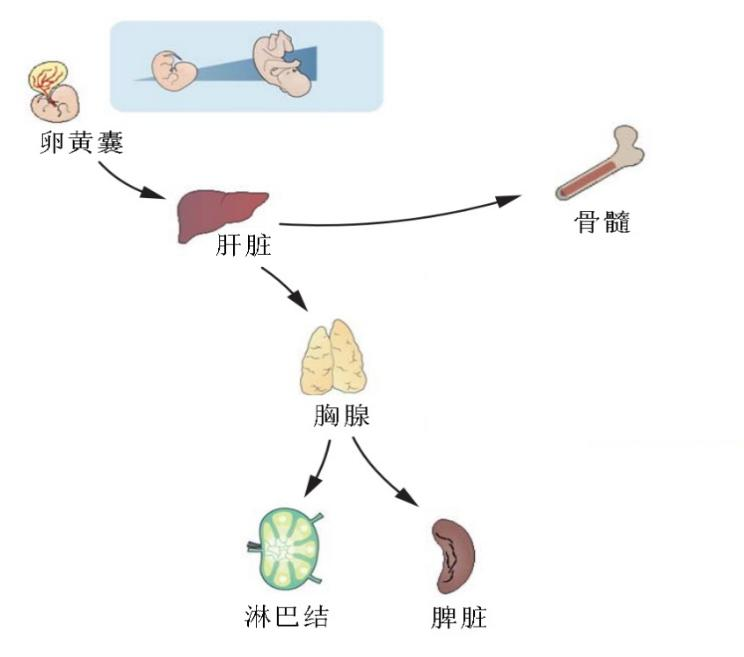
图1:正常生理状态下造血器官的演化
二、全血细胞减少合并脾肿大
全血细胞减少是指外周血白细胞计数<4×109/L,红细胞计数<3.5×1012/L,血小板计数<100×109/L。临床上常见的病因主要分为两大类:骨髓生成障碍性疾病和外周破坏性疾病。骨髓生成障碍性疾病相关全血细胞减少的机制是由于骨髓纤维化、或骨髓组织中异常或恶性组织取代正常造血组织,导致造血细胞生成减少,也可能是造血细胞生长和分化受到抑制。而另一大类全血细胞减少在临床上常见为门脉高压导致脾脏肿大及脾功能亢进,或地中海贫血等红细胞形态及稳定性异常使脾脏轻中度肿大。脾脏是单核-巨噬细胞系统的组成成分,其实质由红髓和白髓构成,具有合成、造血、血液过滤等功能,与血细胞的分布和破坏密切相关,也是淋巴细胞迁移和接受抗原刺激后发生免疫应答、产生免疫效应分子的重要场所。脾脏肿大是一种较为常见的临床表现,多为全身性疾病的一个体征,包括很多种病因,除脾脏内异常物质沉积及占位性病变外,主要分为一种是门脉高压性脾大,该类患者肿大的脾脏内血细胞隔离和/或过度破坏,所有血细胞系都可能受累;另一种为骨髓造血能力低下,脾脏发挥髓外造血作用而肿大,这类疾病也可通过其他机制导致血细胞减少(如恶性肿瘤、骨髓纤维化、感染),由此产生的多因素性血细胞减少可能较为严重。因此,进一步明确全血细胞减少、脾大及骨髓变化内在逻辑与因果关系对于指导临床诊治尤为重要。
三、门脉高压性脾大
门静脉高压主要是由于门静脉及分支、肝静脉、下腔静脉及慢性心衰等各种原因所致肝内阻力增加和门静脉血流阻力增加的结果,其定义为门静脉压力超过5mmHg。门静脉血流阻力增加,常是门静脉高压症的始动因素。有两个因素可导致阻力增加,即结构性改变和血流动力学改变。根据血流阻塞发生的部位,可将门静脉高压症分为肝前(如门静脉血栓、外源性压迫、门脉系统狭窄、动脉-门脉系统瘘等)、肝内(如肝硬化)、肝后(如布加综合征、慢性心衰等)。
临床上,一旦发生了门静脉高压,会造成门静脉整体或局部血液回流受阻,当累及脾静脉回流受阻时,脾窦扩张、淤血,窦内皮细胞和纤维组织增生,引起脾脏淤血性肿大,常表现为脾功能亢进,对血细胞破坏过多;初、中期骨髓功能基本正常时,骨髓细胞学表现为增生活跃来代偿;随着疾病进展,脾脏“高代谢循环状态”使脾动脉增粗,门脉血流量逐渐增加、压力逐步增大,脾脏会越来越大,对外周血细胞破坏越来越严重,增生活跃的骨髓无法代偿时,血常规检查就会出现“三系逐步降低”的病理现象。随着病情的进展,骨髓造血微环境会逐渐发生变化,不利于造血干细胞的增殖、发育、分化,病程晚期可出现不同程度的骨髓造血能力受到抑制,造血干细胞数量和功能受到影响,使得骨髓祖细胞生成减少,影响骨髓造血系统的正常功能,粒系和巨核系成熟障碍,外周血细胞一系或多系减少(图2)。
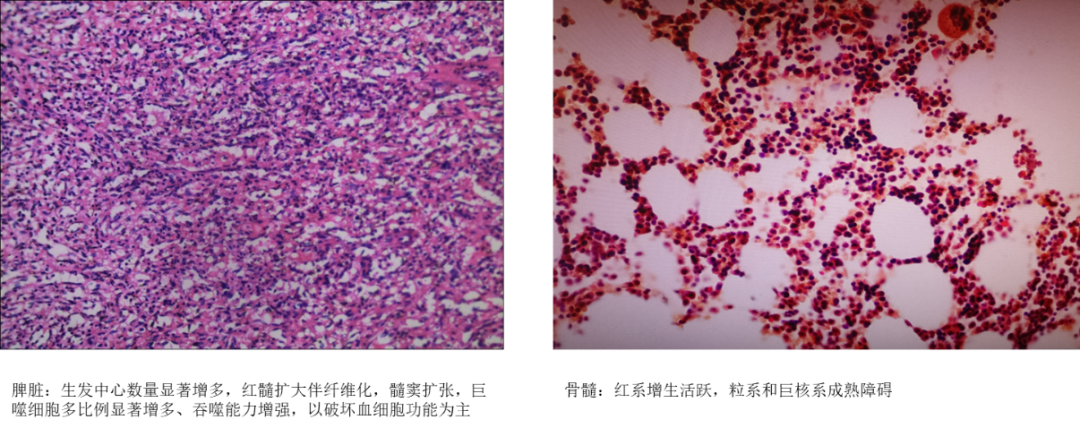
图2:门脉高压性脾大与骨髓象
四、血液疾病相关脾大
门脉高压引起的脾功能亢进并不是全血细胞减少的唯一原因,伴有血液系统疾病所致慢性骨髓造血能力低下也可导致外周血细胞减少。血液疾病引起的脾大与门脉高压相关脾大在临床上极易混淆、误诊,但这两种疾病引起的发病机制并不尽相同。血液疾病相关脾大(如骨髓纤维化)主要是由于骨髓造血功能异常,此时脾脏恢复全面的造血功能,髓外造血系统首先在脾脏启动并出现代偿性脾大,血液学特征表现为外周一系或多系血细胞减少而骨髓造血细胞相应增生,早期骨髓微环境增生活跃,骨髓中的白系、红系会大量生成释放至外周血,进一步会导致骨髓增生(造血干细胞异常)影响到造血功能,异常的纤维组织替代正常的造血组织,骨髓象表现为增生低下。
此外,临床上,在不同类型的血液系统疾病患者中,如急慢性白血病、多发性骨髓瘤、再生障碍性贫血等也会引起不同程度的脾脏肿大。其主要是由于骨髓造血功能可能受到抑制或障碍,导致正常造血干细胞定向分化能力受抑制,骨髓造血能力下降,出现贫血等症状,骨髓象常表现为增生能力低下;脾脏红髓区域扩大,髓窦可见各级分化、成熟程度不同的造血细胞成分,脾脏发挥髓外造血作用而肿大(图3)。另外,当骨髓造血能力越来越低下、脾脏造血不能代偿时的极端情况下,成年人的肝脏会重启髓外造血功能,该类组织在汇管区浸润引起肝窦压力升高,肝脏体积逐渐增大,门静脉阻力增加,导致门脉血流增多和流速增快,可能合并门脉高压相关脾大对血细胞破坏的病理生理变化特点;另一方面,当肝脏造血越来越多,“舍本逐末”使正常的肝脏合成、生物转化等功能逐渐降低,最终可能导致肝功能衰竭。需注意的是,在临床上如地中海贫血、镰状贫血等慢性血液疾病,由于体内红细胞的寿命缩短、破坏增加,脾脏作为血液滤过和红细胞破坏的器官,会因为过度工作而增大,脾大可能导致脾功能亢进,进一步加速红细胞的破坏,形成恶性循环,出现全血细胞减少,逐渐并超过骨髓代偿能力并出现增生性变化,以补充红细胞的过度破坏,骨髓中红系祖细胞数量增多,骨髓象表现为增生活跃。
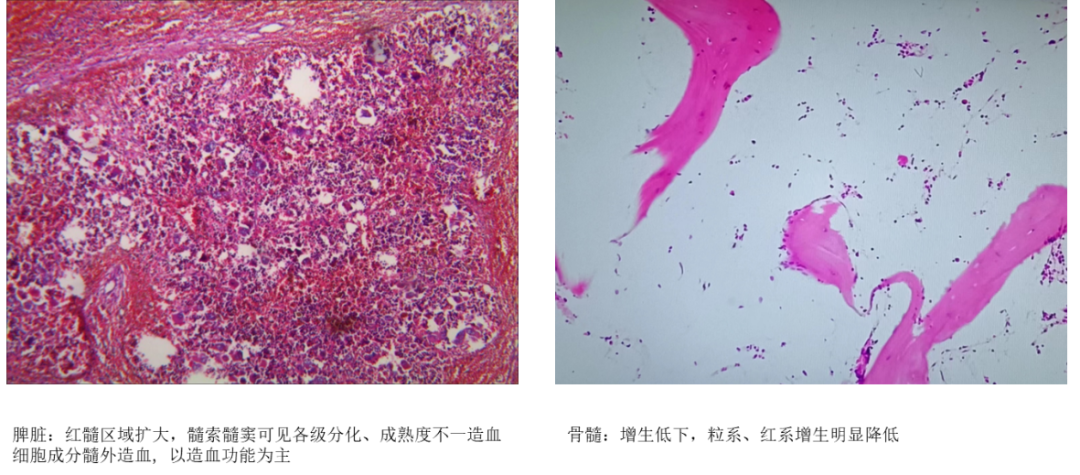
图3:血液疾病相关脾大与骨髓象
五、小结
全血细胞减少不仅反映了脾功能亢进,也可能反映了骨髓造血功能异常、慢性血液细胞破坏等。不同病因所引起的脾大机制不同,组织病理学、骨髓穿刺及活检是鉴别不同脾大的重要依据。门脉高压性脾大主要是脾脏淤血表现为脾功能亢进,导致红细胞、白细胞和血小板破坏过多,骨髓象常表现为增生活跃来代偿;而血液疾病导致脾大多是由于脾脏的髓外造血引起,继而出现脾血流增加、肝血窦阻力增大等,骨髓象表现为增生低下,另外,包括地中海贫血、镰状贫血等红细胞形态及稳定变化时,脾脏过多破坏红细胞引起相应轻中度脾大,骨髓象表现为增生活跃;而自身免疫性溶血、嗜血细胞综合征、疟疾等血细胞破坏引起的相应脾大及骨髓变化较为复杂。临床医生在诊治全血细胞减少合并脾大时,不能单一关注血细胞情况,应通过总结患者血常规、脾大与其骨髓细胞学关系变化等多维度方面综合考虑评估病情。综上所述, 全血“三系降低”的病因是多方面的且较为复杂,牵一发动全身,但其病理生理变化具有内在必然联系,正确判断三者之间变化的原因才是选择治疗方式的关键。
参考资料:
[1] 王庭槐.生理学(第九版)[M].北京:人民卫生出版社,2018.
[2] Lv, Y, Yee Lau, W, Wu, H, et al. Causes of peripheral cytopenia in hepatitic cirrhosis and portal hypertensive splenomegaly. EXP BIOL MED. 2017; 242 (7): 744-749.
[3] Lv, Y, Gong, X, Xie, X, et al. Clinical study on the relationship between hematocytopenia and splenomegaly caused by cirrhotic portal hypertension. CELL BIOCHEM BIOPHYS. 2014; 70 (1): 355-60.
[4] Sun, Y, Lan, X, Shao, C, et al. Clinical features of idiopathic portal hypertension in China: A retrospective study of 338 patients and literature review. J GASTROEN HEPATOL. 2018; 34 (8): 1417-1423.
[5] Weinzierl, EP, Arber, DA. The differential diagnosis and bone marrow evaluation of new-onset pancytopenia. AM J CLIN PATHOL. 2013; 139 (1): 9-29.
[6] Shetty V, Balaji V, Kothari S. ASSESSMENT OF CLINICAL AND ETIOLOGIC PROFILE OF PATIENTS WITH PANCYTOPENIA[J]. Int J Acad Med Pharm, 2023, 5(3): 944-946.
[7] Lv Y, Wu H, Lau W Y, et al. Impact of total splenectomy on peripheral lymphocytes and their subsets in patients with hypersplenism associated with cirrhotic portal hypertension[J]. Scientific Reports, 2021, 11(1): 21246.


