术后死亡丨前降支急性闭塞导丝通过后血压下降大剂量升压药无效术中死亡
时间:2023-08-31 13:44:44 热度:37.1℃ 作者:网络
死亡病例专题讨论
病例资料
患者女性,63岁,胸骨后疼痛伴恶心1小时。
既往病史:肺癌晚期,慢性胃炎。
入院检查
入院查体:心率68次/分,血压143/78mmHg,神志清楚,急性病容、消瘦,口唇紫绀,颈静脉充盈,双肺呼吸音粗糙,未闻及干湿啰音。
急诊心电图Ⅱ、Ⅲ、aVF、V₁~V₅导联ST段抬高。
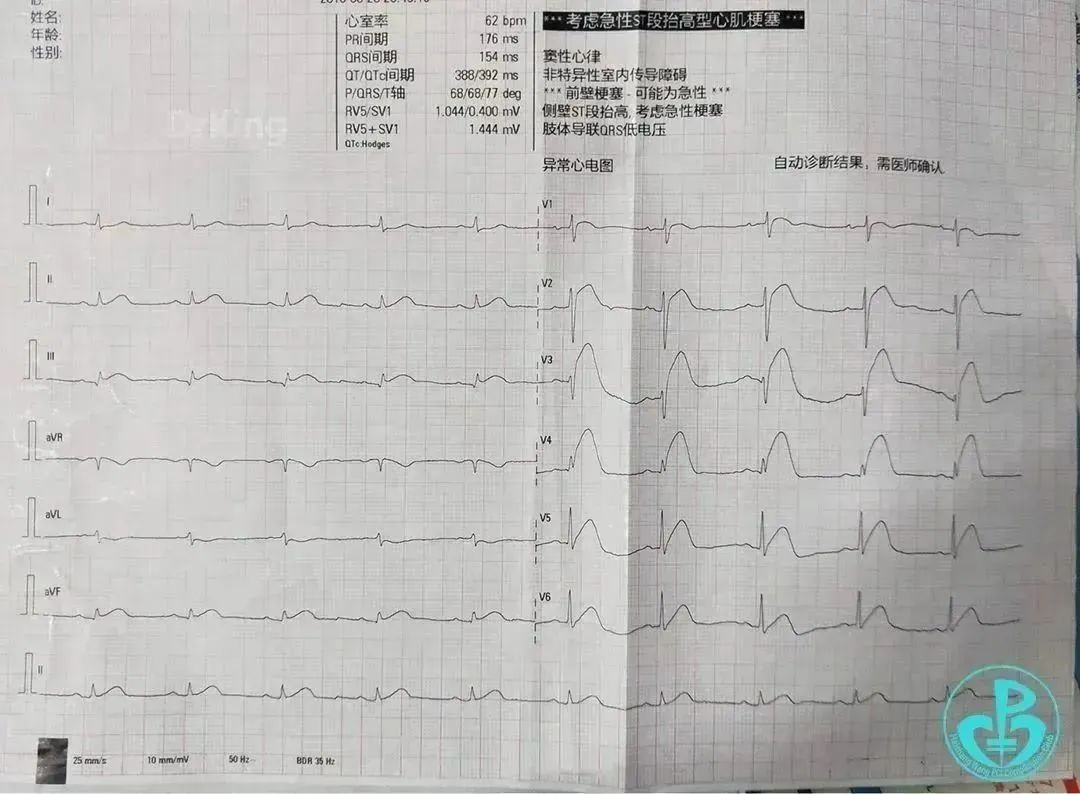

处理
急诊科予以口服阿司匹林肠溶片300mg、替格瑞洛180mg、瑞舒伐他汀10mg。
有急诊冠脉造影、必要时PCI术指征,谈话告知风险,家属同意手术,谈话签字,启动急诊手术。
急查心梗3项指标明显升高,支持心肌梗死。
急诊冠状动脉造影
前降支中段闭塞,回旋支、右冠脉光滑无狭窄。
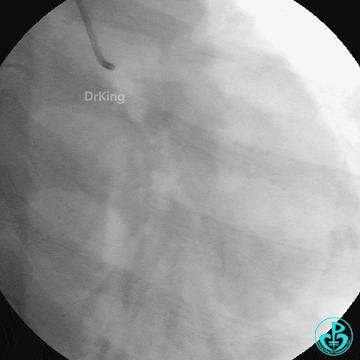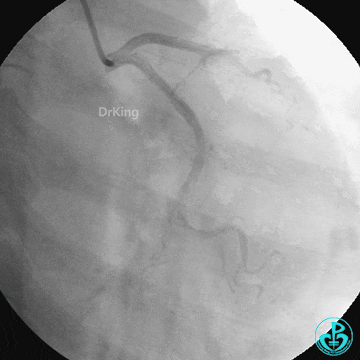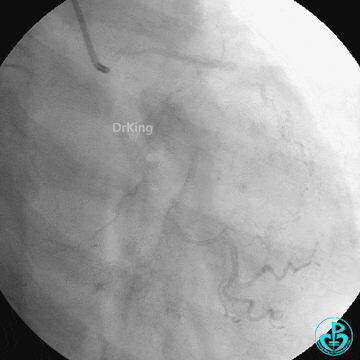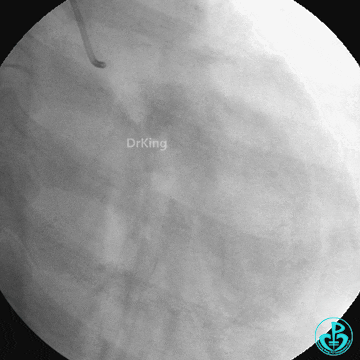
突发
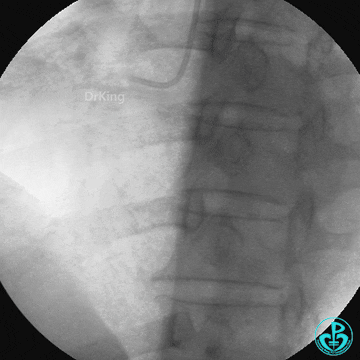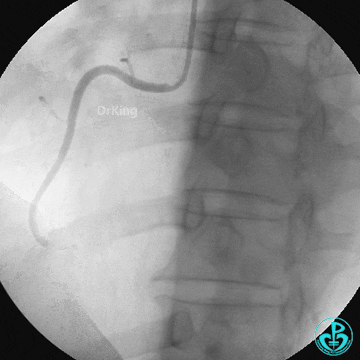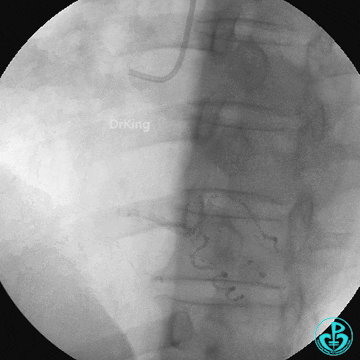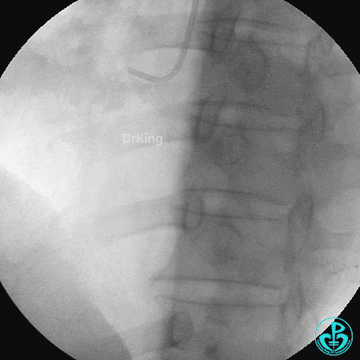
冠脉造影结束后患者出现意识不清,监护提示室颤,立即电除颤,恢复窦律。快速上指引导管,前降支内送入导丝,患者心率慢,血压低,并呕吐。

抢救过程
给予肾上腺素、去甲肾上腺素、异丙肾上腺素、多巴胺、706代血浆、甲氧氯普胺等药物进行抢救;症状无改善,心率进行性下降,呼吸慢,辅以胸外心脏按压,呼吸囊辅助呼吸,紧急联系麻醉师行气管插管;同时行临时起搏器置入,将频率调至100次/分。同时右股静脉置入6F血管鞘,建立深静脉通路快速补液;患者反复发生室速、室颤,给予多次电除颤,退出导丝导管,返回CCU病房,继续抢救。

入CCU后患者心电监护提示心率44次/分,有创动脉监测血压58/32mmHg,血氧饱和度82%,继续多巴胺20ml/h、去甲肾上腺素30ml/h静脉泵入、羟乙基淀粉、复方氯化钠等抢救措施;患者未恢复自主心率及呼吸,继续行胸外按压、呼吸机控制呼吸、电除颤,静推肾上腺素等,患者仍无自主心率及呼吸。同时紧急联系超声科医生行心脏彩超提示心包大量积液,考虑心脏游离壁破裂,再次与患者家属沟通,办理出院。
心脏超声显示大量心包积液,确认心脏破裂。

术者点评:心脏破裂危害性
心脏破裂约占急性心肌梗死死亡率15~20%,是急性心肌梗死继泵衰竭后第2大死亡原因;突发性、高致死性,成为医患纠纷常见原因。
术者总结心脏破裂发生机制
血液浸渍:再通血流灌注到缺血区造成组织撕裂、韧力下降;
胶原降解:溶栓影响了胶原的合成,淋巴细胞浸润到梗死区吸收了胶原;
机械应力:心脏破裂口常位于左室中间段乳头肌附着处1cm的范围内。因该部位所承受的机械应力较大,肌束排列易致撕裂。
术者点评:游离壁破裂分型
I型:缝隙样破裂,该型破裂大部分发生在心梗24小时内,常由乳头肌基底部或游离壁与室间隔交界处的内膜撕裂迅速发展而来;
II型:侵蚀性破裂,该型破裂常发生于心梗24小时后,梗死心肌受到侵蚀,心内膜破口较大,提示破裂之前有一慢性撕裂过程;
III型:室壁瘤破裂,该型破裂少见,由于室壁瘤过度扩张所致。
术者总结:急性心梗发生心脏破裂的独立危险因素
女性、高龄、脑卒中病史、心率增快、血压降低30mmHg、心肌标记物阳性、左束支传导阻滞、ST段偏移、ST段抬高等。


